
Dott. Alessandro Zalaffi
Quali sono gli esami
Nel contesto della diagnosi e del trattamento di disturbi da compressione dei nervi periferici e della colonna vertebrale, si enfatizza l'importanza di un approccio diagnostico approfondito e accurato. Questo approccio include l'utilizzo di vari esami specializzati, mirati a determinare con precisione la natura e l'ampiezza delle condizioni che interessano i pazienti.
Visita accurata
Perchè farsi visitare?
Molti sono i pazienti che consultano uno specialista per intorpidimento, formicolio, debolezza, dolore o indebolimento muscolare degli arti. Questi disturbi sono dovuti frequentemente ad una lesione di un nervo periferico e possono essere complicate o generate da una sofferenza dei tessuti adiacenti (ossa, articolazioni, vasi sanguigni e tendini).
Quali competenze occorrono per trattare questi disturbi?
I medici che curano questi disturbi necessitano di una ampia conoscenza delle tecniche diagnostiche e di trattamento. In particolare il trattamento di disturbi articolari, tendinei o ossei, senza la conoscenza delle patologie nervose concomitanti, può peggiorare i risultati delle cure. Se invece si ha una appropriata conoscenza della estensione del coinvolgimento dei nervi periferici, la lesione può essere sistematicamente valutata e trattata.
I sintomi
I sintomi motori includono debolezza (un comune sintomo di presentazione), atrofia muscolare, fascicolazioni, e crampi; gli ultimi due sintomi motori possono essere scoperti solo mediante domande specifiche al paziente, che racconterà la propria storia..
I sintomi sensitivi includono la perdita parziale o completa di certi tipi di sensazioni e la presenza di formicolii, di punture di spillo o di bruciore. La descrizione autonoma da parte del paziente della qualità e della distribuzione dei sintomi sensoriali è spesso più chiarificatrice dell’esame sensoriale.
Il dolore è un sintomo comune nelle malattie dei nervi periferici, e spesso si verifica in associazione con altri sintomi neuropatici. Se il dolore è l’unico sintomo, la sua causa è probabilmente correlata a strutture differenti dai nervi periferici.
I sintomi autonomici sono eterogenei e sono spesso scoperti solo mediante domande dirette poiché essi possono non sembrare specificamente neurologici al paziente. I sintomi autonomici comuni sono ipotensione ortostatica o capogiri, sudorazione eccessiva o diminuita, impotenza o deficit ejaculatori, alterazioni della motilità gastro-intestinale (particolarmente, svuotamento gastrico ritardato).
I segni clinici
L’esame clinico può fornire informazioni importanti nella valutazione delle lesioni dei nervi periferici.
Si gradua in maniera sistematica la forza dei singoli muscoli o dei gruppi muscolari. La scala più semplice e più ampiamente utilizzata per graduare la debolezza muscolare è stata proposta dal British Medical Research Council:
| Grado di debolezza | Grado di attività muscolare |
|---|---|
| 0 | Nessuna contrazione |
| 1 | Debole, traccia di contrazione |
| 2 | Movimento attivo ma non contro gravità |
| 3 | Movimento attivo e contro gravità |
| 4 (suddiviso in 4-, 4, 4+) | Movimento attivo, contro gravità e contro resistenza (lieve: 4-, moderata: 4, intensa 4+) |
| 5 | Forza normale |
Viene effettuato un esame dettagliato della sensibilità che include la valutazione del tatto leggero, del pizzicotto, della discriminazione di due punti, della vibrazione, della propriocezione. L’investigazione deve essere logica e sistematica, andare dal prossimale al distale, e deve essere basata su una accurata conoscenza della anatomia dei nervi periferici e della loro funzione. [Omerr G. E., Jr, Spinne M. (eds): Management of Peripheral Nerve Problems. Philadelphia, WB Saunders, 1980].
Vengono inoltre studiate una serie di risposte riflesse, in particolare vari riflessi osteo-tendinei che forniscono un parametro valutazione misto della funzione sia delle vie sensitive (arco afferente dei riflessi) sia di quelle motorie o autonomiche (arco efferente del riflesso).
Il danno alle fibre autonomiche non mielinizzate nei nervi periferici colpisce l’innervazione dei vasi sanguigni e delle ghiandole sudoripare approssimativamante nella stessa zona di pelle innervata dale fibre sensitive del nervo. La pelle può essere pallida e più secca del normale, ma talvolta c’è una sudorazione eccessiva e/o una colorazione scura. Al tatto la pelle è talvolta liscia e sottile, ma nelle lesioni nervose di lunga durata è solitamente ruvida, poco elastica e secca e le unghie sono curve, ondulate ed assottigliate.
La causa più frequente di lesione dei nervi periferici è di gran lunga un trauma che può essere acuto o cronico. Una comprensione delle risposte biologiche dei nervi periferici durante e dopo un trauma e nel corso del recupero è critica per diagnosticare e trattare le lesioni dei nervi periferici.
Elettromiografia
Una visita accurata
È il primo passo per impostare bene la diagnosi e la terapia. Sulla base dei soli sintomi clinici e dei reperti obiettivi è spesso però difficile differenziare i gradi di danno in neuroprassici, assonotmesici e neurotmesici, così come è difficile distinguere se una polineuropatia colpisce maggiormente gli assoni o la mielina. [Grant G.A., Goodkin R., Kliot M.: Evaluation and surgical management of peripheral nerve problems. Neurosurgery 44: 825-840, 1999]. Per questo motivo la valutazione clinica è spesso affiancata da altri esami.
Studi Elettrofisiologici
Come l’elettromiografia e i test di conduzione nervosa. In effetti le indagini elettrodiagnostiche sono particolarmente utili nel differenziare le lesioni neuroprassiche da quelle assonotmesiche e neurotmesiche e nel catalogare un danno di tipo prevalentemente mielinico o assonale (vedi disturbi dei nervi periferici). Ci sono poi tutta una serie di altri presidi.
La Risonanza Magnetica Nucleare (RMN)
Ecografia
Altri esami Complementari che vengono generalmente effettuati in seconda istanza perchè è più complessi
L'importanza di una diagnosi precoce
Le malattie neurochirurgiche o ortopediche che sono dovute alla compressione di un nervo o di una radice della colonna vertebrale sono molto comuni. Esse possono causare una considerevole disabilità. Una diagnosi precoce è importante per istituire un rapido trattamento e minimizzare il danno potenziale. Sebbene la diagnosi appropriata sia spesso evidenziata dall’esame clinico, essa può essere più difficile quando la presentazione è atipica, o quando sono presenti limitazioni tecniche o anatomiche per cui diventa importante la scelta dell’esame diagnostico strumentale più indicato.
Uno dei presidi diagnostici più importanti è la neurofisiologia.
La Neurofisiologia
Questi specialisti lavoranano per: Fare la diagnosi di sede della lesione compressiva o le diagnosi differenziali con altre malattie. Monitorare, durante e dopo la chirurgia, la funzione dei tessuti nervosi per proteggerli da danni potenziali.
L'elettromiografia
L'elettromiografia serve solo per fare la diagnosi o anche per scegliere e monitorare il trattamento?
Lesioni Traumatiche dei Nervi
Uno studio elettrodiagnostico iniziale non può differenziare una lesione assonotmesica severa da una neurotmesica. Perciò in questi casi il potenziale rigenerativo necessita di essere studiato nel tempo in maniera seriata. L'indicatore più sensibile di rigenerazione, è l'elettromiografia ad ago. Infatti potenziali di unità motoria “nascenti” appaiono fino a 2 mesi prima del ritorno clinico della funzione motoria. [Goodgold J., Eberstein A., Electrodiagnosis of Neuromuscola disease. Baltimore: William & Wilkins; 1972. p 172-178].
Neuropatie da Intrappolamento
Un esito favorevole è comune quando all'esame elettrodiagnostico si ottengono: un moderato prolungamento delle latenze sensitive e motorie, una preservazione della ampiezza del potenziale motorio, e la mancanza di denervazione. [Bland J.D. Do nerve conduction studies predict the outcome of carpal tunnel decompression? Muscle Nerve 2001; 24: 935-940.]; [Relation of preoperative nerve-conduction values to outcome in workers with surgically treated carpal tunnel syndrome. J Hand Surg [Am] 1997; 22: 216-221]; [Hou Y., Mickelsen p., Robinson L.R.: Electrodiagnostic and clinical outcome predictors after carpal tunnel release. Muscle Nerve, 2002; 26: 568]. Gli studi di conduzione solitamente rispondono ai trattamenti terapeutici per la sindrome del tunnel carpale, sebbene essi riflettano il risultato sintomatico solo in modo molto generale.[Rosenbaum R.B., Ochoa J.L.: Carpal Tunnel sindrome and other disorderso of the median nerve. Boston: Butterworth-Heinemann; 1993, p 168-169].
Complessivamente
In numerose malattie del sistema nervoso periferico, l'esame neurofisiologico è più utile per fornire informazioni che permettano una prognosi accurata di quanto non lo sia per la diagnosi. Nelle lesioni traumatiche delle radici nervose, nelle neuropatie da intrappolamento, l'esame elettrodiagnostico fornisce importanti informazioni prognostiche. Per molte malattie, l'elettrodiagnosi permette misurazioni seriate delle modificazioni fisiologiche, che sono uno specchio delle modificazioni cliniche e così assiste nel controllare la progressione della malattia e la sua risposta ai trattamenti come per esempio nella neuropatia diabetica. Questa risposta si basa largamente su quanto scritto molto bene sull'argomento da James Gilchrist e George Sachs su uno degli ultimi numeri di Muscle & Nerve una importantissima rivista americana dedicata specificamete a questo settore [29: 165-190, Febbraio 2004],.
Studi Elettrofisiologici
Esiste una importante parte del sistema nervoso, chiamata SISTEMA NERVOSO PERIFERICO, che include i grandi nervi nelle braccia e nelle gambe. Questa può essere studiata utilizzando raffinati metodi di valutazione elettrica.
L’elettromiografia (EMG) significa la misurazione della attività elettrica dei muscoli. Però il termine include anche gli studi di conduzione nervosa, che testano la funzione elettrica dei nervi negli arti. Così quando viene detto che è necessario fare una elettromiografia, si intendono entrambi questi esami.
Studi di conduzione nervosa
In molti aspetti, i grandi nervi delle braccia e delle gambe sono come cavi elettrici e funzionano per mezzo di impulsi elettrici che viaggiano all’interno di essi. Questi nervi possono essere studiati utilizzando metodi abbastanza semplici. Gli studi di conduzione nervosa mostrano come i segnali elettrici del corpo viaggiano all’interno di un nervo. Questo viene ottenuto applicando piccoli stimoli elettrici ad un nervo e registrando come il nervo lavora. Questi shock possono dare una rapida e leggera sensazione di puntura. Nella stessa seduta può essere necessario studiare più di un nervo. I nervi negli arti possono essere classificati come motori o sensitivi (vedi figura). Un nervo motorio è un nervo che corre verso un muscolo e controlla il suo movimento. Un nervo sensitivo è un nervo che conduce la sensazione ad una radice nervosa ed al midollo spinale. Molti nervi individuali hanno componenti sia motorie che sensitive. Gli studi di conduzione nervosa riguardano di solito lo studio sia dei nervi motori che dei nervi sensitivi.
Studi per i nervi intrappolati
La ragione più frequente per richiedere gli studi di conduzione nervosa è per dimostrare la presenza di un nervo intrappolato. La sindrome del tunnel carpale è il tipo di intrappolamento nervoso visto più di frequente nei dipartimenti di neurofisiologia clinica e sarà utilizzato qui come un esempio per spiegare questi esami.
Il tunnel carpale
- il test per le velocità di conduzione motoria e
- il test per le velocità di conduzione sensitiva.
Test per la funzione motoria
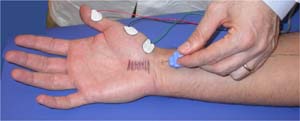
Il nervo mediano inizia all’inizio del braccio, viaggia verso l’avambraccio ed attraverso il tunnel carpale e si divide in un numero di piccole branche nella mano. Se la parte motoria del nervo viene stimolata, un impulso elettrico viaggerà lungo il nervo e produrrà un segnale elettrico che potrà essere registrato abbastanza facilmente dalla pelle al di sopra del ventre del muscolo alla base del pollice. Questo può essere fatto con elettrodi adesivi, come nella figura o con altri sistemi.
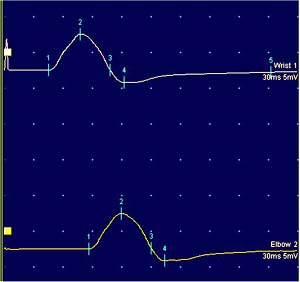
Quando il nervo viene stimolato il segnale elettrico nel muscolo appare molto rapidamente, entro pochi millisecondi. Il tempo trascorso per l’apparizione del segnale viene misurato dall’elettromiografo. Se un nervo motorio viene stimolato a due punti differenti lungo il suo decorso ed il tempo presso per l’occorrenza della risposta è misurato in ciascuna occasione, questa informazione, assieme con la distanza tra i due punti, può essere utilizzata per calcolare la velocità alla quale l’impulso elettrico sta viaggiando lungo il nervo. Questo è detta velocità di conduzione. E’ abbastanza veloce, solitamente 50-60 metri al secondo.
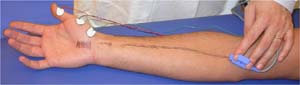
Solitamente il nervo mediano viene stimolato al polso e più in alto lungo il braccio dove passa al davanti del gomito, la risposta che viene registrata ogni volta sopra al pollice. Nelle persone con una sindrome del tunnel carpale c’è un ritardo nell’apparizione della risposta nel muscolo del pollice quando il nervo mediano viene stimolato al polso. Questo ha un senso, poiché il nervo è schiacciato nel polso ed il test mostra che il segnale è rallentato passando attraverso questa sezione anormale del nervo. L’entità con la quale i segnali sono ritardati quando passano attraverso il canale carpale può dare una indicazione di quanto gravemente il nervo sia colpito.
Test per la funzione sensitiva
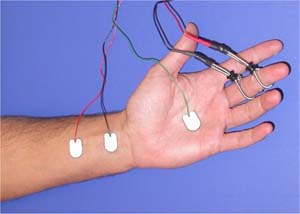
I nervi sensitivi possono essere studiati utilizzando metodi simili. Nella sindrome del tunnel carpale, le branche sensitive del nervo mediano che sono dirette alle dita possono essere testate stimolandole con piccoli polsi elettrici. Questi possono essere dati utilizzando sottili elettrodi ad anello, che vengono calzati attorno alle dita. Quando i segnali elettrici viaggiano lungo il nervo verso il midollo spinale ed il cervello, possono essere registrati quando passano il polso. Questo viene fatto piazzando degli elettrodi adesivi (o di altro tipo) sulla pelle sopra il nervo. La velocità alla quale i segnali si muovono si chiama velocità di conduzione sensitiva. Come con i nervi motori, questi segnali solitamente si muovono molto velocemente, a circa 50-60 metri al secondo. Nella sindrome del tunnel carpale, a causa del ritardo nei segnali che passano attraverso la sezione compresso del nervo al polso, questa velocità diventa più bassa – solamente 30-40 metri al secondo o anche meno. Man mano che la compressione del nervo diventa più severa, la velocità degli impulsi del nervo sensitivo diventa più lenta ed il segnale diventa più debole fino al punto in cui esso non scompare completamente.
Esame Ecografico
Altri esami
L’esame clinico può fornire informazioni importanti nella valutazione delle lesioni dei nervi periferici.
Test di Laboratorio
In aggiunta a test utilizzati nella valutazione di altri tipi di malattie neurologiche (come per esempio la puntura lombare), sono oggi disponibili altre tecniche per lo studio diretto della fisiologia e dell’istologia del nervo periferico;
Test cutaneo all'istamina
la iniezione intradermica di istamina produce una tripla risposta sulla pelle, la componente chiara di questa risposta è mediata da un riflesso assonale che dipende da fibre non mieliniche somatiche della pelle. L’utilizzo principale nelle neuropatie focali è quello di distinguere tra avulsioni radicolari e danno più distale nelle lesioni del plesso brachiale; il test è normale se la lesione è prossimale al ganglio della radice dorsale (avulsione della radice) ed anormale se la lesione è distale al ganglio (lesione del plesso).
Test quantitativi di sensibilità
Sono oggigiorno disponibili una serie di strumenti per la misurazione quantitativa della soglia percettiva per la vibrazione, la temperatura, il tatto, il dolore, e la percezione della scossa elettrica. Sembra chiaro che queste metodiche sono più sensibili dei test elettrofisiologici [Borg K., Lindblom U.: Diagnostic value of quantitative sensory testing (QST) in carpal tunnel syndrome. Acta Neurol Scand 1988; 78: 537-541]; [Lundborg G., Lie-Stenstrom A-K., Sollerman C., Stromberg T., Pyykko I.: digital vibrogram: a new diagnostic tool for sensory testing in compression neuropathy. J Hand Surg (Am) 1986; 11A: 693-699]. Però ci sono alcuni pazienti con studi della velocità di conduzione che sono anormali e un test quantitative della sensibilità che è normale; questo suggerisce che questi due test siano complementari. 11-07-2005 hanno prodotto questi risultati impressionanti, e queste varie conclusioni posson riflettere delle differenze nella strumentazione o nella tecnica [Uematsu S., Edwin D.H., Jankel W.R., Loziokowski J., Trattner M.: Quantification of thermal asymmetry. Part 1: Normal values and reproducibility. J Neurosurg. 1988; 69, 552-555. Complessivamente queste tecniche, particolarmente i test di soglia vibratoria possono provare di essere una utile aggiunta agli studi di conduzione nervosa, particolarmente nel rilevare le anormalità nei pazienti con conduzione nervosa ed elettromiografia apparentemente normali ma nei quali ci sono forti ragioni cliniche per sospettare la presenza di una neuropatia focale. Queste tecniche possono anche essere utili per studiare grandi numeri di lavoratori per neuropatie correlate al lavoro focali o generalizzate.
Test di sudorazione
Ci sono differenti test di sudorazione che valutano la funzione delle fibre autonomiche non mieliniche. I polpastrelli possono essere esaminati per le goccioline di sudore utilizzando occhiali ad alto ingrandimento dopo avere scaldato la mano o il piede [Kahn E.A.: Direct obsrvation of sweating in peripheral nerve lesions: its use as a simple diagnostic test. Surg Gynecol Obstet 1951; 92: 22-36]. Tutta o parte del corpo del paziente può essere riscaldata e la produzione di calore osservata mediante un cambiamnento di colore di sostanze sensibili all’umidità sparse sulla pelle [Seddo H.: surgical disorders of the peripheral nerves. 2nd ed. Edinburgh: Churchill Livingstone, 1975]. Anormalità di sudorazione localizzate nella distribuzione di un singolo nervo periferico può essere mostata in questo modo in pazienti con lesioni nervose focali. La iniezione intradermica o la ionoforesi di pilocarpina o di acetilcolina causa una sudorazione localizzata che può essere misurata. [Low P.A., Caskey P.E., Tuck R.R.: quantitative sudomotor axon reflex test in normal and neuropathic sunjects. Ann Neurol 1984; 15: 482-488]. La sudorazione può essere valutata anche mediante risposte simpatiche cutanee ad una scossa [Shahani B.T., Halperin J.J., Boulu P.: Sympathetic skin response – a method of assessing unmyelinated axon disfunction in peripheral neuropathies. J Neurol Neurosurg Psychiatry, 1984; 47: 536-542].[Knezevic W., Bajada S.: peripheral autonomic skin potential. J Neurol Sci. 1985; 67: 239-251]. Queste tecniche non permettono però una facile valutazione delle aree altamente localizzate di sudorazione anormale che si possono avere nelle neuropatie focali.
Test Vasamatori
La funzione dei nervi efferenti autonomici vasocostrittori può essere studiata mediante la pletismografia [Gilliatt R.W.: Vaso-constriction in the finger after deep inspiration. J Physiol (Lond) 1948; 107: 76-88]. E’ stato evidenziato che la vasocostrizione è anormale nelle dita dei pazienti con syndrome del tunnel carpale [Aminoff M.J.: Involvemente of peripheral vasomotor fibres in carpal tunnel sindrome. J Neurol Neurosurg Psychiatry 1979; 42: 649-655], ma, come nel caso della sudorazione, questi test non sono stati mostrati utili per scopi diagnostici di routine. Una tecnica più nuova è quella della misurazione del flusso ematico cutaneo mediante laser Doppler, ma fino ad ora questo metodo è stato utilizzato principalmente per valutare la funzione delle piccole fibre in pazienti con neuropatie generalizzate piuttosto che focali [Parkhouse N., LeQuesne P.M.: Impaired neurogenic vascular response in patients with diabetes and neuropathic foot lesione. N. Eng. J. Med. 1988; 318: 1306-1309].
Biopsia di Nervo
Infine, come ultimo presidio diagnostico, nei pazienti con segni e sintomi progressivi e disabilitanti può essere effettuata una BIOPSIA DI NERVO. Essa può fornire una diagnosi specifica (per esempio nella vasculite necrotizzante) ma più spesso le informazioni sono meno specifiche e possono essere utili solo in combinazione con gli altri dati clinici. A prescindere dalla alterazione nel numero o nella dimensione degli assoni, l’anormalità più comune trovata nelle biopsie di nervo è l’infiammazione, solitamente correlata ad una alterata funzione immunitaria. Talvolta, una malattia che colpisce sia il SNC che il SNP (per esempio la leucodistrofia metacromatica) può essere ben diagnosticata mediante una biopsia di nervo. Nella maggior parte dei casi si preferisce effettuare questo piccolo intervento sul nervo Surale poiché la sua biopsia risulta in una piccola area di perdita sensoriale che è generalmente ben tollerata lungo la faccia laterale del piede. Un esame patologico di un pezzo risultante da biopsia di nervo richiede tecniche che sono spesso disponibili solamente in laboratori specializzati. Quando non sono disponibili questo tipo di mezzi localmente il paziente dovrebbe essere riferito ad un appropriato centro.
